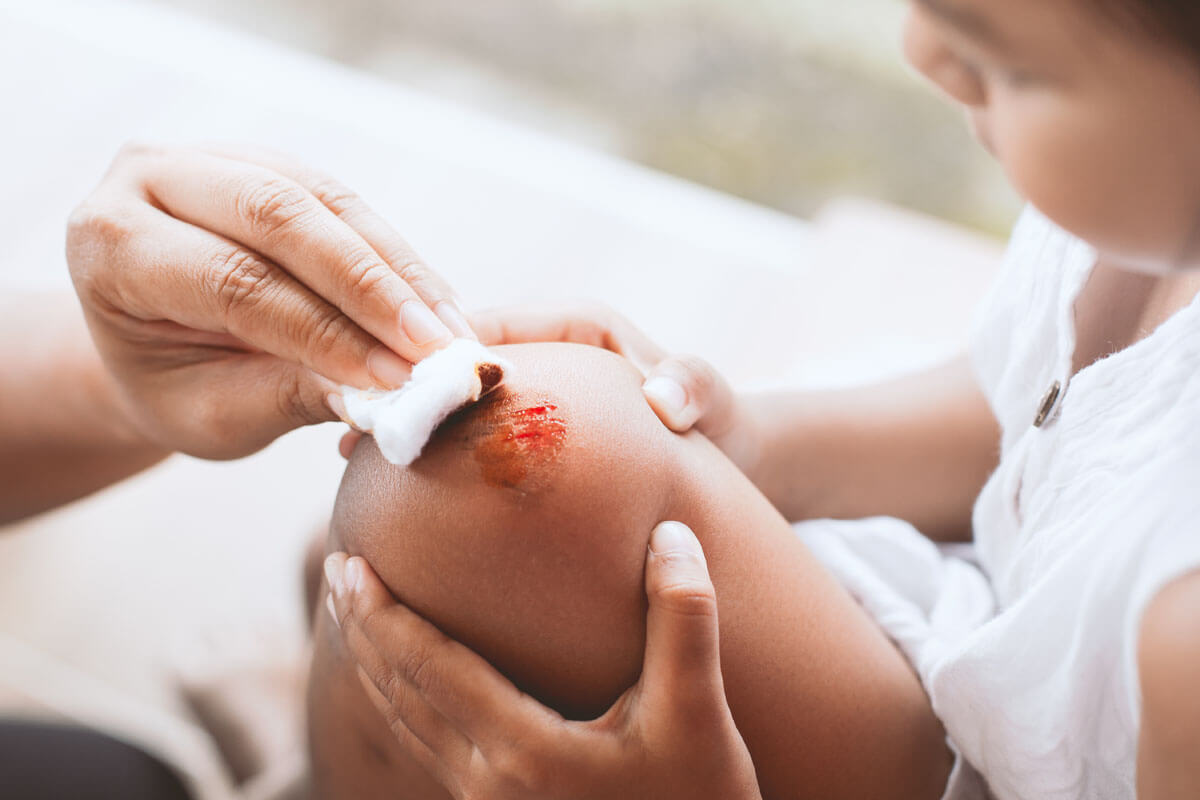
Geschnitten oder geschürft?
Beim Gemüseschneiden den Finger erwischt, beim Schreibtischaufräumen am Papier geschnitten oder auf der Treppe gestolpert und das Knie aufgeschürft: Kleine Schnitt- oder Schürfwunden sind im Alltag häufig. Zum Glück kommt der Körper mit kleinen Wunden meist selbst gut zurecht. Lesen Sie in unserem Ratgeber, wie man die Haut mit Pflaster, Desinfektionsmittel & Co. bei der Wundheilung unterstützt und was es mit den modernen hydroaktiven Wundauflagen aus der Apotheke auf sich hat.
Lieber doch zum Arzt?
Kleine Schnitt- und Schürwunden sind in der Regel kein Fall für den Arzt – sie lassen sich mit den üblichen Utensilien aus der Hausapotheke meist selbst gut behandeln. In manchen Fällen jedoch sollte man lieber die Finger von der Wunde lassen, diese lediglich mit einer Kompresse steril bedecken und ärztlich Rat einholen, z.B. bei
- Tiefen und ausgedehnten Wunden
- Andauernder, nicht stillbarer Blutung
- Klaffenden Wundrändern
- Fremdkörpern in der Wunde
- Gestörter Sensibilität und /oder Bewegung (Verdacht auf Verletzung von Sehnen, Muskeln, Nerven).
Hinweis: Denken Sie auch bei kleinen Verletzungen an Ihren Tetanusschutz! Liegt die letzte Auffrischung über 10 Jahre zurück, suchen Sie Ihren Arzt auf und lassen Sie sich zur Sicherheit erneut impfen.
Das macht der Körper
Wird gesunde Haut verletzt, muss der Organismus die Wunde wieder verschließen. Je nachdem, wie tief der Schaden ist, heilt die Wunde mit oder ohne Narbe ab. Ist nur die Epidermis betroffen und die Basalschicht, also die unterste der insgesamt 5 Epidermisschichten, unversehrt, produzieren die dort ansässigen Basalzellen neue Hautzellen, die den Defekt von unten nach oben auffüllen. Bei dieser Art der Wundheilung („epitheliale Wundheilung“) entstehen keine Narben.
Reicht der Defekt über die Epidermis bis in die darunter liegende Lederhaut hinein, bildet sich statt richtigen Hautzellen eine bindegewebige Ersatzschicht und es entsteht eine mehr oder weniger große Narbe. Diese Art der Wundheilung („reparative Wundheilung“) läuft in 3 Heilungsphasen ab:
- In der etwa 3 Tage dauernden Reinigungsphase werden Keime, Fremdkörper und Zelltrümmer aus der Wunde ausgeschwemmt und treten mit Plasma und Abwehrzellen als Wundsekret an die Oberfläche.
- In der Proliferations- oder Granulationsphase füllt der Organismus den entstandenen Defekt wieder auf. Dafür wandern ab dem 4. Tag nach Verletzung Bindegewebszellen in die Wunde ein und bilden mit Kollagenfasern neues Gewebe. Außerdem sprießen kleine Gefäße ein, die über das Blut Sauerstoff und Nährstoffe an den Ort des Geschehens bringen. Diese Vorgänge laufen besonders gut in einem feuchten Milieu ab. Trocknet die Wunde aus und bildet sich Schorf, ist das heilende Zellwachstum gehemmt.
- Zwischen dem 5. und 10. Tag nach Verletzung beginnt die Epithelisierungsphase, in der von den unverletzten Rändern der Wunde Epithelzellen in die Wunde einwandern und eine neue „Haut“ auf der Oberfläche bilden. Parallel dazu produzieren die darunter liegenden Bindegewebszellen weiter Kollagen, um die Wunde als Narbe zu verfestigen.
Was die Heilung stört
Bei glatten, dicht aneinander liegenden Wundrändern ist die Narbe oft kaum zu erkennen. Sind die Wunden größer oder liegen Wundheilungsstörungen vor, entsteht oft ausgedehntes Narbengewebe. Gestört wird das Heilen einer Wunde durch
- Stoffwechselerkrankungen wie Diabetes mellitus, chronisch venöse Insuffizienz oder Durchblutungsstörung wie die periphere arterielle Verschlusskrankheit (pAVK)
- Infektionen der Wunde, eingedrungene Fremdkörper
- Erkrankungen, die das Immunsystem schwächen (z. B. bei Krebserkrankungen oder Infektionskrankheiten)
- Einnahme von Medikamenten, die das Immunsystem schwächen, etwa Kortison oder Zytostatika (Krebsmedikamente).
Hinweis: Suchen Sie bei zu langsamer Heilung oder beim geringsten Zeichen einer Infektion der Wunde (Rötung, Schmerzen, Schwellung) zur Sicherheit Ihren Arzt auf. Das gilt besonders, wenn Sie an oben genannten Stoffwechselerkrankungen leiden oder ein geschwächtes Immunsystem haben.
Reinigen ist das A und O
Je sauberer eine Wunde ist, desto schneller und ungestörter kann sie verheilen und desto besser ist das kosmetische Endergebnis. Deshalb müssen sowohl Schnitt- als auch Schürfwunden gereinigt werden. Bei Schnittwunden unterstützt schon das Ausbluten die Wundreinigung, bei Schürfwunden haften dagegen meist kleine Partikel in der Wunde. Die beste Form der Reinigung ist das Ausspülen der Wunde mit steriler physiologischer Kochsalzlösung. Hier ist wichtig zu wissen, dass die Kochsalzlösung nach Anbruch des Behälters nicht mehr steril ist und die Reste deshalb entsorgt werden müssen. Alternative ist steriles Kochsalzlösungsspray, das bei korrekter Verwendung bis Ablauf des Verfalldatums haltbar ist (zum Beispiel Urgo® steriles Kochsalzlösungsspray). Auch fertige Wundspüllösungen sind in der Apotheke erhältlich, zum Beispiel Prontosan® Wound Spray oder Hansaplast® Wundspray antiseptische Wundreinigung, die beide zusätzlich antiseptische, also die Keimbelastung reduzierende Eigenschaften haben.
Bei akuten Verletzungen ist die ideale Wundspüllösung jedoch nicht immer zur Hand. In solchen Fällen darf auch fließendes, klares, handwarmes Leitungswasser in Trinkwasserqualität zum Säubern einer Wunde verwendet werden. Um keine Keime aus der Rohrleitung in die Wunde zu spülen, sollte das Wasser erst 20 bis 30 Sekunden aus der Leitung fließen, bevor man die Wunde darunter hält. Kleine Steinchen oder Glassplitter, die sich durch das Spülen nicht lösen, lassen sich vorsichtig mit einer sauberen Pinzette entfernen. Bei größeren oder tiefsitzenden Fremdkörpern ist jedoch der Arzt zuständig.
Hinweis: Auch wenn es ein beruhigendes Ritual bei kleinen Kindern ist: Pusten Sie nicht auf die Wunde! Damit bringen Sie nur Keime aus Ihrem Atem und Speichel in die Wunde und riskieren, dass diese sich entzündet. Zum noch besseren Schutz vor Keimen ist es außerdem sinnvoll, vor der Wundversorgung die eigenen Hände mit einem Hand-Desinfektionsmittel zu desinfizieren.
Desinfizieren – aber richtig
Nach dem Reinigen der Wunde sollte diese auch desinfiziert werden. Als Desinfektionsmittel erster Wahl bieten sich für die Selbstversorgung die farblosen Wirkstoffe Octenidin (zum Beispiel Octenisept® Wund-Desinfektion Spray oder Octenilin® Wundgel) und Polihexanid (zum Beispiel Hansaplast® Wundspray oder Hemo Sept Wundspray) an. Beide Wirkstoffe wirken gegen Bakterien und Pilze, Octenidin hat zusätzlich eine (begrenzte) Wirkung gegen Viren. Polihexanid fördert zudem die Wundheilung. Auch Tyrothricin wirkt antibakteriell, es ist vor allem für kleine, oberflächliche Wunden geeignet (zum Beispiel Tyrosur®Wundgel). Desinfektionsmittel sollen gleichmäßig und gründlich auf die gesamte Wunde aufgetragen werden und vor dem Abdecken mit einem Pflaster oder einer Kompresse mindestens 60 Sekunden lang einwirken.
Hinweis: Obsolet ist die Behandlung von Wunden mit Wasserstoffperoxid, Chlorhexidin, Iodoform, Gentianaviolett und Borsäure. Diese Mittel töten zwar Erreger ab, hemmen aber die Wundheilung.
Wundabdeckung: Trocken, feucht oder gesprüht?
Um optimal heilen zu können, benötigt eine Wunde Schutz vor weiterer mechanischer Beeinträchtigung und Krankheitserregern. Für diese „Wundruhe“ sorgen Wundauflagen oder -verbände, die die Wunde abdecken und in trockener oder feuchter Form in zahlreichen Varianten zur Verfügung stehen.
Trockene Wundabdeckung. Pflaster sind sogenannte Wundschnellverbände, die sich vor allem für Schnittwunden und kleine Schürfwunden eignen. Es gibt sie in vielen Varianten und Formen: steril und unsteril, wasserdicht, besonders hautfreundlich oder besonders klebeintensiv. Für Fingerkuppen eignen sich schmetterlingsförmige Pflaster (zum Beispiel DracoPlast® waterproof Fingerkuppenpflaster oder Gothaplast® Fingerkuppenpflaster), für Verletzungen an den Fingern Spezialpflaster mit einer deutlichen längeren Klebefläche auf einer Seite der Wundauflage (zum Beispiel Curaplast® Fingerverband sensitiv oder DracoPlast® Fingerstrips elastic).
Speziell für Schnittwunden wurden die als Klammerpflaster bezeichneten Wundverschlussstreifen entwickelt (zum Beispiel Dermaplast® Medical Schnitt- und Platzwunden oder GoTa-Por® Wundnahtstreifen). Sie werden folgendermaßen verwendet:
- Wunde reinigen
- Blutung mit steriler Kompresse stillen
- Haut um die Wunde trocknen
- Wundrand vorsichtig zusammendrücken
- Einen oder mehrere Streifen quer zur Wunde aufkleben Wundauflage aufbringen und befestigen.
Weitere trockene Wundauflagen sind Kompressen, die mit einer Mullbinde fixiert werden. Sie sollten steril sein, um die Wunde nicht unnötig mit Keimen zu belasten. Kompressen bestehen aus Verbandmull (zum Beispiel Gazin® oder DracoFix®) oder Vlies mit Zellstoffkern (zum Beispiel Zetuvit® oder Zemuko®) und müssen mit einer Fixierbinde befestigt werden. Zur Erstversorgung eignen sich Verbandpäckchen, bei denen die Wundauflage schon an der Mullbinde angebracht ist.
Feuchte Wundversorgung. Vor allem bei größeren oder nässenden Schürfwunden ist eine feuchte, wasserregulierende (sogenannte hydroaktive) Wundauflage hilfreich. Die in diesen Wundauflagen verwendeten Substanzen (Hydrogele, Alginate, Hydrokolloide) bilden ein Gel, das je nach Zusammensetzung Wundsekrete aufsaugt und für ein feuchtes Wundklima sorgt. Letzteres verbessert die Heilung und bewirkt, dass auch die Immunzellen in der Wunde gut arbeiten können. Vorteil der feuchten Wundauflage ist zudem, dass sie nicht mit der Wunde verklebt. Somit ist der Verbandswechsel nicht nur schmerzfrei, beim Abziehen der Auflage wird das neu gebildete Gewebe auch nicht wieder zerstört. Zur Selbstmedikation stehen feuchte Wundauflagen mit Hydrogelen, Hydrokolloiden oder Polyurethan-Gel in Pflasterform zur Verfügung.
- Hydrogele wie zum Beispiel GoTac® HydroGel Pflaster oder Ratioline® Protect Gelpflaster eignen sich vor allem für trockene Wunden, da sie sehr viel Feuchtigkeit spenden, aber wenig Sekret aufnehmen können. Sie haben einen Kleberand und müssen faltenfrei aufgeklebt werden.
- Polyurethan-Gel wie zum Beispiels Hansaplast ® Sschnelle Heilung erzeugen ein feuchtes Milieu und sind für wenig nässende Wunden geeignet.
- Hydrokolloide spenden Flüssigkeit und saugen Sekrete auf, sie eignen sich deshalb sowohl für trockene als auch für nässende Wunden. Beispiele sind Blasen-, Hornhaut- und Herpespflaster sowie Dermaplast® Medical Schürfwunden für Schürfwunden. Hydrokolloidgele bilden mit dem Wundsekret ein gelbliches Sekret, das ähnlich wie Eiter aussieht und riecht, aber kein Eiter ist.
Und was ist mit Silber?
Silber wirkt antibakteriell, weshalb es in der klinischen Versorgung komplizierter Wunden häufig angewendet wird. Inzwischen gibt es auch für die Selbstmedikation Wundauflagen mit Silberionen (zum Beispiel Hansaplast® MED Sensitive Pflaster). Im Falle einer infizierten Wunde sollte Experten zufolge aber nicht einfach ein Silber-Pflaster aufgeklebt, sondern die Wunde unbedingt von einem Arzt begutachtet werden. Der kann dann entscheiden, ob eine Wundauflage mit Silber-Ionen zu empfehlen ist. Bei einfachen Bagatellverletzungen reicht in der Regel eine normale Wunddesinfektion und eine der oben genannten trockenen oder feuchten Wundauflagen aus.
Quelle: Karin Krämer, DAZ 2018, Nr. 40, S. 36;
23.05.2020 Autor: Dr. med. Sonja Kempinski Bildrechte: A3pfamily/Shutterstock.com